研究背景
眼轴长度(AL)变化是评估近视进展及各类干预措施疗效的关键参数。越来越多的证据表明,脉络膜厚度变化可能有助于眼轴的缩短。既往已有研究探讨了角膜塑形镜佩戴期间,患者屈光状态、眼部生物测量参数及角膜地形图参数的变化。
然而,现有研究多聚焦于角膜塑形镜佩戴人群的整体参数变化,对眼轴呈现不同变化趋势(轨迹)的亚组关注较少。此外,关于角膜内皮细胞变化及其与眼轴长度变化关联性的数据也较为匮乏。
近期,西安市第一医院视光中心黎彦宏/张学辉主任团队(第一作者艾欣)在《BMC Ophthalmology》期刊上发表的一项研究,评估了在夜间配戴角膜塑形镜(OK镜)过程中,出现显著眼轴缩短(AL缩短组)和快速增长(AL增长组)的近视儿童的基线生物测量参数特征,旨在确定佩戴角膜塑形镜后出现眼轴缩短的儿童的基线眼部生物测量学特征,以期实现更好的近视控制效果。

(艾欣、张学辉、王若馨、黎彦宏)
研究方法
本回顾性研究纳入2020年1月至2021年1月期间在西安市第一医院视光中心就诊并验配角膜塑形镜的164名8-17岁儿童(共164只右眼),所有受试者均完成随访至2022年1月,随访时长为1年。
根据1年眼轴长度变化情况,研究队列被分为AL缩短组(n=105,年眼轴增长≤0mm)和AL增长组(n=59,年眼轴增长≥0.4mm),并记录所有儿童验配角膜塑形镜前的基线数据,包括:
基线年龄、性别;
基线屈光不正度数(等效球镜度数,SE=球镜度数+1/2柱镜度数);
镜片度数降低量(PR);
角膜曲率(K1代表水平角膜曲率,K2代表垂直角膜曲率);
眼轴长度(AL);
前房深度(ACD);
中央角膜厚度(CCT);
角膜白到白直径(WTW);
瞳孔直径(PD,在暗室环境下测量);
泪膜破裂时间(BUT);
角膜内皮细胞密度(ECD);
六边形细胞比例(HCR)。
注:对于6-12岁儿童,眼轴年增长速率<0.2mm是近视控制的安全阈值;而在光学干预6个月后,若眼轴年增长速率≥0.4mm则被定义为眼轴过度增长。
在角膜塑形镜验配后6个月和1年时,使用相同的测量设备和方法对上述眼部参数进行复测。所有测量均由同一名经过培训的技术人员按照标准操作规程完成,每个参数测量3次,取平均值记录。
研究发现
眼轴缩短组受试者年龄更大,两组在性别分布上无显著差异。
眼轴缩短组的基线近视程度更严重,且具备以下特征:眼轴长度更长、前房深度更深、瞳孔直径更大、角膜内皮细胞密度更低。
通过t检验分析发现,两组在中央角膜厚度(CCT)、角膜直径(WTW)及角膜曲率(K1/K2)上无显著组间差异。
由于数据不服从正态分布,采用Mann-Whitney U检验分析的泪膜破裂时间(BUT)在两组间也未显示统计学显著差异。
具体结果如下:
1.两组1年随访后眼部参数变化
(1)眼轴缩短组:
1年后眼部参数出现以下显著变化。
眼轴长度缩短(变化量:-0.082±0.075 mm);
中央角膜厚度降低(变化量:-7.010±21.361μm);
n前房深度增加(变化量:0.094±0.321 mm);
角膜内皮细胞密度下降(变化量:-22.646±79.038个/mm2)。
角膜直径、瞳孔直径及六边形细胞比例无显著变化(p>0.05)。
(2)眼轴增长组
1年后眼部参数出现以下显著变化:
眼轴长度增加(变化量:0.491±0.116 mm);
前房深度增加(变化量:0.152±0.287 mm);
角膜内皮细胞密度下降(变化量:-44.239±79.629个/mm2)。
眼轴增长组的内皮细胞损失量是眼轴缩短组的1.95倍(44.239±79.629个/mm2vs.22.646±79.038个/mm2)。
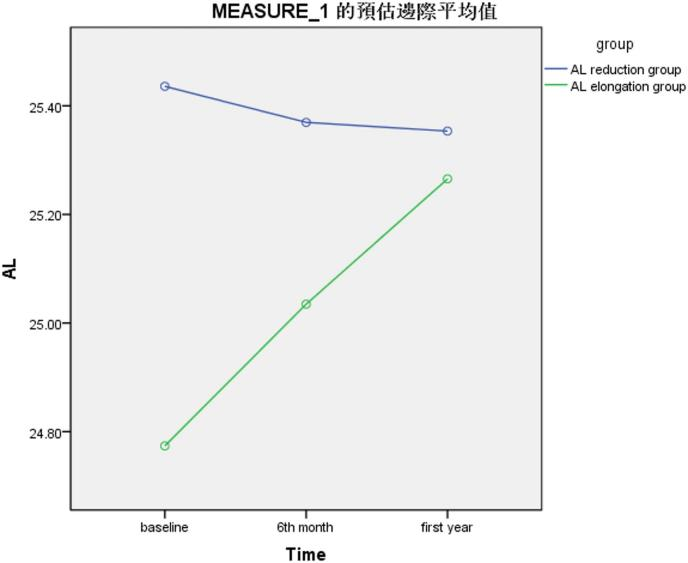
图1.眼轴长度随时间变化的趋势图
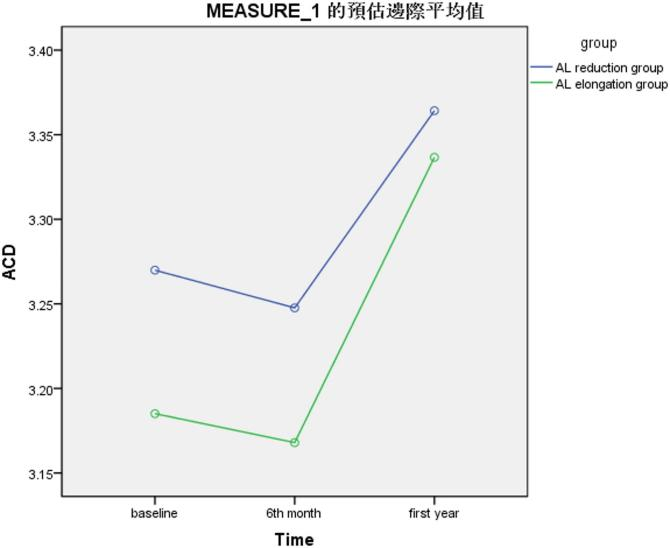
图2.前房深度随时间变化的趋势图
图3.瞳孔直径随时间变化的趋势图
2.眼部参数相关性分析
(1)眼轴增长组
1年随访结果显示:
瞳孔直径变化量(ΔPD)与前房深度变化量(ΔACD)呈正相关;
眼轴长度变化量(ΔAL)与角膜内皮细胞密度变化量(ΔECD)呈正相关。
(2)眼轴缩短组
角膜白到白直径变化量(ΔWTW)与中央角膜厚度变化量(ΔCCT)呈负相关;
瞳孔直径变化量(ΔPD)与前房深度变化量(ΔACD)的正相关关系仍显著。
讨论
研究结果显示,AL缩短组的基线年龄显著更大、近视程度更严重、眼轴更长、前房更深、瞳孔直径更大,且角膜内皮细胞密度更低。这一现象可能的原因是:近视度数越高,中央角膜治疗区的屈光度降低幅度越大,周边角膜屈光力增加幅度也越大,从而诱导出更强的周边视网膜近视性离焦。此外,本研究还发现,镜片度数降低量越大,眼轴增长量越小。至于增加周边角膜屈光力是否能实现更显著的治疗效果,仍需进一步研究。
在前房深度方面,既往一项小样本研究发现,眼轴增长组与缩短组的基线前房深度无显著差异,该结论可能存在局限性,原因或许在于年龄差异——该研究的样本年龄为19-29岁,与本研究儿童群体不同。另有研究表明,前房深度与眼轴长度呈显著正相关,与等效球镜度数(SE)呈显著负相关,即近视程度越重,前房深度越深,这也解释了为何眼轴缩短组的前房深度更深。
在瞳孔直径方面,本研究发现基线瞳孔直径越大,近视控制效果越好,瞳孔可能会影响入射光线的有效离焦状态。这与Guo Y等人的研究结论一致:该研究显示,瞳孔与离焦环的重叠区域越大,在距黄斑中心凹30-53°范围内产生的近视性离焦越强,对眼轴增长的控制效果也越显著。近视儿童的年龄、等效球镜度数(SE)和瞳孔面积,是显著影响角膜塑形镜近视控制效果的因素。Jian等人观察到,基线瞳孔直径与1年内眼轴增长呈显著负相关,表明瞳孔直径越大,角膜塑形镜延缓眼轴增长的效果越强。
本研究中,尽管两组初始瞳孔直径存在差异,但年末时瞳孔直径数值趋于一致,这提示角膜塑形镜诱导形成的离焦环直径(PPRD)可能在两组中均与瞳孔保持匹配。瞳孔直径的变化可能具有适应性:在眼轴缩短组中,有效的角膜塑形镜干预会调整PPRD以适应瞳孔直径的变化,从而维持周边离焦效应;通过优化PPRD与瞳孔直径的匹配度,近视控制效果得以增强。
在AL缩短组中,中央角膜厚度(CCT)更明显的变薄,也可能与屈光矫正度数及角膜塑形镜的设计有关。经过1年的随访,研究还发现AL缩短组和增长组的角膜内皮细胞密度均下降,其中AL增长组表现出前房深度增加和角膜直径减小。增长组的内皮细胞损失是缩短组的1.95倍。
此外,在AL缩短组中,眼轴缩短程度与角膜白到白直径(WTW)及中央角膜厚度(CCT)呈负相关。角膜白到白直径变化量与中央角膜厚度变化量的比值(ΔWTW/ΔCCT)或可用于预测眼轴缩短情况。在眼轴缩短组中,中央角膜厚度(CCT)更明显的变薄,也可能与屈光矫正度数及角膜塑形镜的设计有关。
AL增长组角膜内皮细胞密度损失更显著,这与其WTW同时减小的情况一致,表明角膜径向张力可能将眼轴应力传递至角膜内皮。AL增长组在眼轴快速增长的同时,角膜内皮细胞密度损失更严重,这可能反映了角膜内皮受到间接机械应力,尽管直接因果关系尚不清楚。
尽管本研究中AL增长组的内皮细胞损失更明显,但研究人员指出,角膜内皮细胞密度降低可能由多种因素导致(包括镜片机械刺激及年龄相关的细胞自然损失),因此需要进行更多角膜内皮镜检查以明确原因。
结论
综上,基线年龄、近视度数、瞳孔直径及前房深度均与角膜塑形镜(OK镜)的眼轴长度控制效果相关,基线近视度数更高、年龄更大的儿童,在佩戴OK镜后眼轴长度增长相对更少。在8-11岁儿童中,基线眼轴长度较长(≥24.5mm)的儿童,在OK镜治疗的前两年,眼轴增长速度更慢。角膜白到白直径变化量与中央角膜厚度变化量的比值(ΔWTW/ΔCCT)或可用于预测眼轴长度缩短情况,建议对眼轴快速增长的儿童定期进行角膜内皮检查。
引用文献:
Ai X,Zhang X,Wang R,Li Y.Baseline ocular biometrics in children with orthokeratology-induced axial length reduction or elongation.BMC Ophthalmol.2025;25(1):498.
期刊来源:
https://bmcophthalmol.biomedcentral.com/articles/10.1186/s12886-025-04356-6
声明:本文仅供医疗卫生专业人士学术交流,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本平台及作者不承担相关责任。








